| المقدمة Introduction | |
| يمكن أن يطلب فحص اللطاخة أو الفلم الدموي من قبل الطبيب السريري أو يقوم بها طبيب المخبر عندما يرى ضرورة لها، ومع تطور أجهزة تعداد الدم الآلية نقصت بشكل صريح نسبة إجراء اللطاخات الدموية والتعداد اليدوي حيث لا تتجاوز هذه النسبة 10 – 15% وقد تقل عن ذلك. على الرغم من ذلك تبقى اللطاخة الدموية وسيلة تشخيصية أساسية وهامة, وللحصول على أكبر كم من المعلومات لدى قراءة اللطاخة الدموية, يجب أن يتم فحصها من قبل طبيب خبير ومتمكن. في أوروبا يقرأ اللطاخة الاختصاصيون المخبريون المتدربون بشكل جيد على ذلك أما في الولايات المتحدة فغالباً ما يقوم بذلك الطبيب السريري، لكن شيئاً فشيئاً أخذت القوانين الناظمة تحد من دور الأطباء السريريين غير المتخصصين بالطب المخبري. لكن من الضروري أن يعرف الأطباء السريريون عما يبحث أطباء المخبر أو أطباء أمراض الدم عند دراستهم للطاخة. وبالمقارنة مع أجهزة تعداد الدم الآلية, فإن فحص اللطاخة الدموية يُعد عملاً مجهداً نسبياً. يطلب الطبيب السريري إجراء اللطاخة الدموية للتحقق من بعض المظاهر السريرية أو من صورة شاذة ظهرت في تعداد دم كامل سابق. أما الطبيب المخبري فيلجأ لإجراء اللطاخة الدموية للتحقق من شذوذ شاهده خلال دراسته لتعداد الدم الكامل أو عند ظهور علامات flags في نتيجة جهاز التحليل الآلي. وفي حالات أقل تجرى نتيجة وجود معلومات سريرية ضمن طلب إجراء تعداد دموي كامل دون أن يطلبها الطبيب السريري بشكل مباشر, فعلى سبيل المثال يمكن لطبيب المخبر أن يجري لطاخة دموية إذا أشارت المعلومات إلى وجود ضخامة عقد لمفية أو ضخامة طحال. تتعلق استطبابات إجراء اللطاخة الدموية بعمر المريض وجنسه وبحسب طبيعة طلب اللطاخة، هل كان بشكل بدئي أو بعد إجراء تحاليل أخرى وبوجود تبدلات سريرية هامة بعد إجراء التحليل السابق. يجب على كافة المخابر أن تتبع برنامجاً (بروتوكولاً) خاصاً لفحص اللطاخة الدموية يمكن أن يعتمد على معايير الجمعية الدولية للدمويات المخبرية. متى يجب على الأطباء السريريين طلب اللطاخة الدموية: هناك العديد من الحالات التي يطلب فيها الطبيب السريري إجراء اللطاخة الدموية (الجدول 1) وهي تختلف إلى حد ما عن الحالات التي يجري فيها أطباء المخبر اللطاخة الدموية. ومن الممكن في بعض الحالات أن نضع التشخيص النهائي اعتماداً على اللطاخة الدموية, وفي أغلب الأحيان تعد اللطاخة وسيلة هامة للتشخيص التفريقي وكأساس لإجراء فحوص أخرى فيما بعد. يمكن أن تشكل اللطاخة الدموية عنصراً هاماً في التشخيص السريع لبعض العداوى النوعية. ومن ناحية أخرى فإنها تلعب دوراً أساسياً في التشخيص التفريقي لفاقات الدم وحالات نقص الصفيحات وفي التعرف على حالات الابيضاضات واللمفومات. | |
الجدول 1: الاستطبابات السريرية لإجراء اللطاخة الدموية.
| |
| فقر الدم | |
| يطلب الطبيب السريري عادة فحص اللطاخة الدموية لدى المرضى المصابين بفقر الدم إعتماداً على المظاهر السريرية أو على نتيجة شاذة لتعداد دموي كامل CBC سابق. ويعد ظهور يرقان غير مفسر على حساب الجزء غير المقترن مبرراً لإجراء اللطاخة الدموية، ويمكن لطبيب المخبر أن يجري اللطاخة الدموية عندما يكشف وجود فقر دم غير مفسر لدى بعض المرضى الذين يجرى لهم تعداد دموي كامل ويجب تشجيع أطباء المخبر على إجراء اللطاخة الدموية كلما استدعت الضرورة ذلك لأن اللطاخة الدموية والمشعرات الكريوية تُعد المرحلة المنطقية الأولى للاستقصاء عن فقر الدم غير المعلل ويحول إجراء اللطاخة هنا دون أخذ عينات دموية لاحقة من المريض. تقدم الأجهزة الآلية الحديثة معلومات مفيدة حول طبيعة فقر الدم, فهي لا تقدم فقط تعداد الكريات الحمر RBC وحجم الكرية الوسطي MCV والوزن الوسطي للخضاب في الكرية الحمراء MCH وتركيز الهيموغلوبين الوسطي في الكرية الحمراء MCHC بل أيضاً تعطي متغيرات جديدة تقدم معلومات كانت تؤخذ سابقاً من اللطاخة الدموية فقط, وتشمل هذه المتغيرات عادة نطاق توزع حجم الكريات الحمر RDW والذي يقابل اختلاف حجم الكريات الحمر anisocytosis في اللطاخة الدموية. يمكن أن تعطي هذه الأجهزة نطاق توزع الهيموغلوبين ونسبة الخلايا ناقصة الصباغ والخلايا سوية الصباغ التي تقابل تفاوت اللون ونقص الصباغ في اللطاخة الدموية. وتعطي الأجهزة الآلية العديد من الأشكال البيانية ومخططات التشتت التي تفيد في إعطاء تمثيل بصري لصفات الكريات الحمر. كما يمكن كشف الخلايا الصغيرة ناقصة الصباغ أو الكريات الحمر الكبيرة سوية الصباغ أو الكريات الحمر الكبيرة ناقصة الصباغ (وهي إما خلايا شبكية أو كريات حمر مصابة بخلل التنسج). وعلى الرغم من غزارة المعلومات التي تقدمها الأجهزة الآلية, هناك بعض الشذوذات الشكلية الضرورية لوضع التشخيص التفريقي لفقر الدم والتي لا يمكن الحصول عليها إلا من اللطاخة الدموية التي تكشف لنا التبدلات في شكل الكريات الحمر وتكشف المشتملات التي توجد ضمنها كأجسام هاول- جولي (وهي عبارة عن أجزاء من النواة) أو أجسام بابنهايمر (وهي عبارة عن حبيبات تحوي على الهيموسيدرين) والترقط الأسسي (وهو عبارة عن ريبوسومات متبدلة). | |
| فقر الدم الانحلالي: | |
يُعد شكل الكرية الحمراء متثابتاً تشخيصياً هاماً في فقر الدم الانحلالي. فلبعض أنماط فقر الدم الانحلالي لطاخة دموية مميزة بحيث يمكن وضع التشخيص إعتماداً على اللطاخة في أغلب الأحوال. ويبدو ذلك في داء كثرة الكريات الاهليلجية الوراثي (الذي يترافق بفقر الدم في حالات قليلة) (الشكل 1A).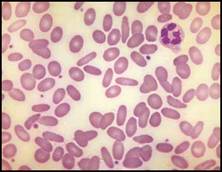 الشكل 1A: داء كثرة الكريات الاهليلجية الوراثي. | |
| يُعد كل من اختلاف أشكال الكريات الحمر الحموي (الشكل 1B) وداء الكريات الاهليلجية الجنوب شرق آسيوي نمطاً متميزاً لفقر الدم الانحلالي الموروث وهو شائع في بعض مناطق جنوب شرق آسيا ويمكن مشاهدته حالياً في أوروبا وأمريكا الشمالية (الشكل 1C). 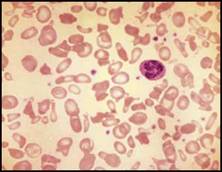 الشكل 1B: اختلاف أشكال الكريات الحمر الحموي. 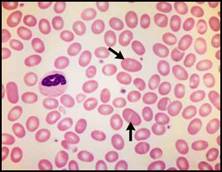 الشكل 1C: داء الكريات الاهليلجية الجنوب شرق آسيوي (تشير الأسهم إلى كريات اهليلجية كبيرة). | |
| لا يُعد وجود الكريات المكورة متثابتاً تشخيصياً نوعياً لأنه يمكن أن يكون نتيجة داء تكور الكريات الوراثي أو فقر الدم الانحلالي بالمناعة الذاتية أو فقر الدم الانحلالي بالتمنيع الاسوي (مثل الداء الانحلالي لدى الولدان أو ارتكاس متأخر لنقل الدم), ولكن بالاستعانة بالمظاهر السـريرية وإجراء تفاعـل كـومز المباشر يمكن وضع التشخيص الصحيح. يمكن أن تشاهد الكريات المكورة الصغيرة (خلايا ناقصة الصباغ وناقصة الحجم والقطر بشكل صريح) بأعداد قليلة لدى المرضى المصابين بداء تكور الكريات الوراثي وهي تُعد كذلك علامة مميزة لدى المصابين بالحروق أو بفقر الدم الانحلالي باعتلال الأوعية الدقيقة الذي يُعد كشفه ذو أهمية سريرية كبرى (الشكل 1D) لأن هذا النمط من فقر الدم يمكن أن يشاهد في فرط التوتر الشرياني المرافق للحمل أو السرطان المنت شر أو التخثر المنتثر داخل الأوعية المزمن أو المتلازمة اليوريميائية الانحلالية أو فرفرية نقص الصفيحات الخثرية والحالتان الأخيرتان تستوجبان تشخيصاً إسعافياً كي تبدأ المعالجة سريعاً. ويُعد فحص اللطاخـة الدموية في فقر الـدم الانحلالي باعتلال الأوعية الدقيقة هاماً أيضاً للتحقق من تعداد الصفيحات 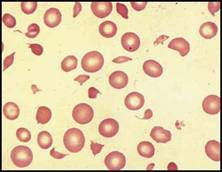 الشكل 1D: فقر الدم الانحلالي باعتلال الأوعية الدقيقة نتيجة معالجة بالسيكلوسبورين. | |
| ونتيجة تماثل حجم الكرية الحمراء والصفيحات في ذلك الداء فلا يمكن لمعظم الأجهزة الآلية التمييز بينهما ولكن هناك عدداً قليلاً من هذه الأجهزة يمكنها التمييز بينهما وهي التي تقيس كلاً من الحجم والمشعر الانكساري ويمكن أن تستخدم لنفي وجود تجزؤ الكريات الحمر، وعلى الرغم من أن دلالة التجزؤ في تلك الأجهزة هي حساسة عادة لكنها غير نوعية، لذلك ينصح بإجراء لطاخة دموية في مثل هذه الحالات، ويمكن أن نجد باللطاخة الدموية مظاهر مشابهة لتلك المشاهدة في فقر الدم الانحلالي باعتلال الأوعية الدقيقة وذلك في فقر الدم الانحلالي الميكانيكي أو في فقر الدم المرافق لانثقاب الدسامات الصنعية لذلك فهي تقدم معلومات هامة عن سبب فقر الدم الانحلالي. وتفيد اللطاخة الدموية بشكل خاص في تشخيص الانحلال الدموي الحاد الناجم عن التأذي بالمواد المؤكسدة. والصفة المميزة هي وجود الخلايا المقضومة bite cells (الشكل 2A) والخلايا النفاطية blaster cells (الشكل 2B) والخلايا المنكمشة غير المنتظمة contracted irregular clles (الشكل 2B). ويجب تمييز الحالة الأخيرة عن الكريات المكورة (الشكل 2C) نظراً للإختلاف الكبير بينهما سريرياً. تشبه الخلايا المنكمشة غير المنتظمة الكريات المكورة من ناحية فقدانها للمركز الشاحب ولكنها تختلف عنها بأن محيطها الخارجي غير منتظم. وغالباً ما يشـاهد انحلال الـدم بالمواد المؤكسدة في عوز الـ G6PD, كما أنه يشاهد أيضاً في عيوب مسرب البنتوز أو في تخليق الغلوتاتيـون عندمـا لا تسـتطيع الآليات الواقية السوية تعديل المادة المؤكسدة، ويمكن أن 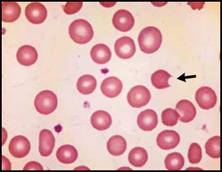 الشكل 2A: الانحلال الدموي الحاد في حالة عوز الـ G6PD ويشير السهم إلى الخلية المقضومة. 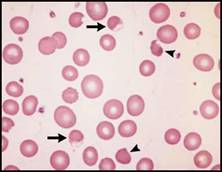 الشكل 2B: الانحلال الدموي الحاد في حالة عوز الـ G6PD وتشير الأسهم إلى الخلايا النفاطية أما رؤوس الأسهم فتشير إلى الخلايا المنكمشة غير المنتظمة. 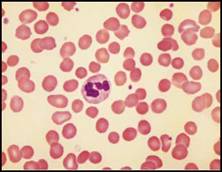 الشكل 2C: داء تكور الكريات الوراثي. | |
| تكون المـادة المؤكسـدة خارجية المنشـأ كما هو الحـال عند التعرض للمواد المؤكسـدة الكيميائيـة أو الدوائية (في أغلب الحالات دواء الدابسون) أو داخلية المنشأ كما هو الحال في داء ويلسون. يصيب عوز الـ G6PD ملايين الأشخاص في جميع أنحاء العالم وتُعد اللطاخة الدموية اختباراً تشخيصياً هاماً لسببين: الأول أنها سهلة الإجراء ويمكن أن نضع بواسطتها تشخيصاً مبدئياً عند ربطها مع المنشأ العرقي والقصة السريرية, والثاني أنه يمكن أن نتوجه لتشخيص هذا العوز من اللطاخة الدموية على الرغم من كون عيار الـ G6PD طبيعياً. يمكن أن يكون عيار الـ G6PD طبيعياً بعد الانحلال الدموي الحاد لدى المصابين بعوزها في حالتين, الأولى لدى الذكور من أصل إفريقي أو أمريكي – إفريقي الذين يكونون فردانيي الزيجوت hemizygous بالنسبة لإنزيم الاليل A (تكون نسبة الشبكيات لديهم طبيعية) إذ يمكن أن يكون عيار الـ G6PD طبيعياً لأن تعداد الشبكيات يكون مرتفعاً بعد انحلال الدم, والثاني هي حالة الإناث الحملة – مثل فردانيات الزيجوت للنوع الشائع من الـ G6PD في حوض المتوسط – اللواتي يكون العيار لديهن طبيعياً بعد هجمة الانحلال الدموي الحاد لأن الكريات الشاذة تنحل بشكل انتقائي ويبقى في الدوران الكريات المالكة للأليل الطبيعي بشكل رئيسي. وفي كلا الحالتين فإن معطيات اللطاخة الدموية والمظاهر السريرية تدل على وجوب إعادة المعايرة بعد فترة شهرين من الهجمة الانحلالية. وهناك مظاهر أخرى تساعد على وضع تشخيص تفريقي لفقر الدم الانحلالي مثل ظهور كريات حمر مرتصة تشير إلى وجود راصات باردة ووجود كريات حمر متبلعمة التي تدل غالباً على بيلة الهيموغلوبين الانتيابية الليلية (الشكل 2D). 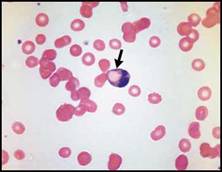 الشكل 2D: بيلة الهيموغلوبين الانتيابية الليلية (يدل السهم على كرية حمراء مبتلعة من قبل كرية بيضاء عدلة). | |
| فقر الدم كبير الكريات للطاخة الدموية أهمية كبرى في التشخيص التفريقي لفقر الدم كبير الكريات. فلدى المرضى المصابون بعوز الفيتامين B12 أو حمض الفوليك لا تبدي اللطاخة الدموية كريات حمر كبيرة فقط وإنما أيضاً كريات بيضاوية وعدلات زائدة التفصص (الشكل 3A). 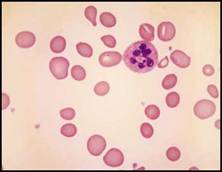 الشكل 3A: فقر الدم الوبيل. | |
عندما يكون فقر الدم أشـد يمكن أن نشـاهد اختلافاً في أشكال الكريات الحمر مع وجود كريات بشكل قطرة الدمع وأجزاء كريات حمر. وعلى الرغم من أن تشخيص هذه الحالات العوزية يتم حالياً بمعايرة الفيتامين B12 وحمض الفوليك, فإن اللطاخة الدموية تبقى هامة لسببين: الأول: أنها تسمح بوضع تشخيص مبدئي سريع وبالتالي يمكن المباشرة بالمعالجة المناسبة للمرضى المصابين بفقر دم شديد بإنتظار ظهور نتائج المعايرات. الثاني: أنه في بعض الأحيان هناك مرضى لديهم أعراض سريرية واصمة لفقر الدم بعوز الفيتامين B12، على الرغم من أن عياره في المصل يكون طبيعياً تماماً، ويعود هذا التناقض إلى أن معظم الفيتامين B12 المعاير يكون مرتبطاً بالـهيبتاكورين heptacorin , بينما يكون الفيتامين B12 الوظيفي, المرتبط بالترانسكوبالامين, أقل قابلية للمعايرة. وعلى نحو مشابه, يمكن لعوز حمض الفوليك الحاد أن يحدث لدى بعض المرضى رغم بقاء مستوى حمض الفوليك الكلي ضمن الكريات الحمر طبيعياً. ويجب إجراء استقصاءات أخرى وتطبيق المعالجة عند اللزوم إذا أظهرت اللطاخة الدموية علامات مميزة لفقر دم ضخم الأرومات. تُعد أمراض الكبد والتناول المفرط للغول من الأسباب الشائعة لكبر حجم الكريات الحمر وتبدي اللطاخة الدموية عادة في هذه الحالات كريات حمر مدورة أكثر من الكريات الحمر البيضوية ولا تشاهد هنا العدلات زائدة التفصص ولكن من الممكن مشاهدة الخلايا الهدفية target cells والكريات الحمر الفموية somatocylis. تُعد متلازمة خلل تنسج النقي لدى المرضى المسنين سبباً هاماً لكبر الكريات الحمر. ويمكن، اعتماداً على موجودات اللطاخة الدموية، وضع تشخيص لحالة نقص تحبب أو نقص تفصص العدلات (الشكل 3B) ووجود الخلايا الأرومية (الشكل 3B) والصفيحات العملاقة أو ناقصة التحبب وأجسام بابنهايم (الشكل 3C) ووجود عدد قليل من الكريات الحمر الصغيرة ناقصة الصباغ مما يعطي شكل اللطاخة ثنائية المظهر dimorphic (الشكل 3C). يعطي فقر الدم كبير الكريات الناجم عن عسر تكون الحمر الخلقي لطاخة دموية خاصة أيضاً تتميز بوجود اختلاف واضح في شكل الكريات الحمر (الشكل 3D). وعندما يكون كبر الكريات الحمر ناجماً عن انحلال دم أو فقدان دم حديث نجد في اللطاخة الدموية ما يسمى بتعدد التلون poly-chromasia وسببه زيادة تعداد الشبكيات.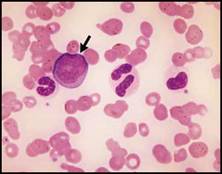 الشكل 3B: متلازمة خلل تنسج النقي (يشير السهم لخلية أرومة). | |
| فقر الدم صغير الكريات: تُعد اللطاخة الدموية بشكل عام أقل أهمية في التشخيص التفريقي لفقر الدم صغير الكريات مقارنة مع فقر الدم كبير الكريات, ويمكن تشخيص معظم الحالات اعتماداً على المناسب الكريوية RBC indexes وعيار الفيرتين والمعطيات السريرية. 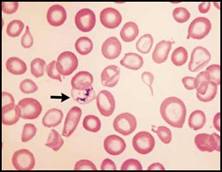 الشكل 3C: متلازمة خلل تنسج النقي (يشير السهم لكرية حمراء فيها أجسام بابنهايم). 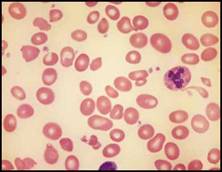 الشكل 3D : النمط I من فقر الدم الخلقي بعسر تكون الحمر ولكن لابد من الإشارة إلى الأهمية التشخيصية لوجود أجسام بابنهايم ومثنوية شكل dimorphism الكريات الحمر في فقر الدم حديدي الأرومات والترقط الأسسي في حالات الانسمام بالرصاص (الشكل 4A) وفي بعض أنماط الثلاسيمية. 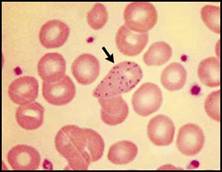 الشكل 4A : الانسمام بالرصاص (يشير السهم إلى كرية حمراء فيها ترقط أسسي). | |
| اعتلالات الهيموغلوبين والثلاسيمية تفيد اللطاخة الدموية في التشخيص والتشخيص التفريقي لفقر الدم المنجلي خاصة عند وجود ضرورة تشخيصية اسعافية. يكون فقر الدم واضحاً لدى المصابين بفقر الدم المنجلي متماثل الزيجوت, أما لدى متغايري الزيجوت بالنسبة للخضاب S والهيموغلوبين C فيكون عيار الهيموغلوبين طبيعياً ويمكن أن تلتبس هذه الحالة مع الخلة trait المنجلية في حال عدم إجراء اللطاخة الدموية, ويمكننا اعتماداً على معطيات اللطاخة الدموية وعيار الهيموغلوبين و نتيجة اختبار ذوبانية solubility test الخلية المنجلية أن نضع التشخيص الصحيح والدقيق (الشكل 4B والشكل 4C ). 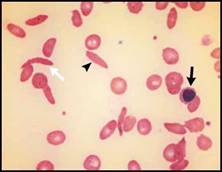 الشكل 4B : فقر الدم المنجلي (يشير السهم الأسود إلى كرية حمراء منواة والسهم الأبيض إلى كرية منجلية ورأس السهم إلى الكرية الشبيهة بالزورق). 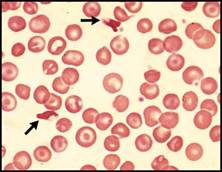 الشكل 4C : الداء المنجلي + هيموغلوبين C (تشير الأسهم إلى كريات بكيلة SC poikilocytes ). وتبدي اللطاخة الدموية عادة في الحالة متغايرة الزيجوت خلايا هدفية وخلايا منكمشة غير منتظمة وخلايا تشبه الزورق ولكن لا يشاهد فيها سوى عدد قليل من الخلايا المنجلية الكلاسيكية. وكثيراً ما تظهر الكريات البكيلة SC (التي توجد فقط عندما يتواجد الهيموغلوبينان S و C معاً). وتبدي اللطاخة الدموية أحياناً في الحالة متغايرة الزيجوت خلايا هدفية وخلايا منكمشة غير منتظمة وعندها لا يمكن تفريقها اعتماداُ على اللطاخة عن الهيموغلوبين C متمائل الزيجوت ويمكن في الحالات الاسعافية (مثلاً في الحالات قبيل العمل الجراحي) أن تسمح ايجابية اختبار الذوبانية بالتفريق بين الحالتين. وتكون اللطاخة الدموية هامة أيضاً في تشخيص وجود هيموغلوبين غير مستقر إذ نجد خلايا منكمشة غير منتظمة وكبر حجم الكريات الحمر macrocytosis (الشكل 4D ) ويمكن أن نجد أحياناً قلة صفيحات مرافقة. قلة الصفيحات وكثرتها يجب إجراء اللطاخة الدموية لجميع المرضى المصابين بقلة الصفيحات لتأكيد التشخيص من جهة وللبحث عن السبب من جهة أخرى. ويمكن أن يحدث نقص كاذب أو صنعي في 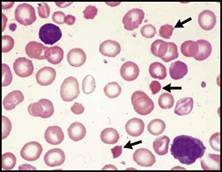 الشكل 4D : الشكل متغاير الزيجوت من هيموغلوبين Hammersmith وهو هيموغلوبين غير مستقر (تشير الأسهم إلى خلايا منكمشة غير منتظمة). تعداد الصفيحات نتيجة تشكل جلطات clots صغيرة أو تلازن (تكدس) clumping الصفيحات (الشكل 5A ) أو تستل satellitism الصفيحات (الشكل 5B ) أو وجود جدائل من الفبرين (الشكل 5C ). ومن الأسباب التي يمكن كشفها بواسطة اللطاخة الدموية نذكر شذوذ May–Hegglin (الشكل 5D ) واعتلالات الصفيحات باعتلال الأوعية الدقيقة microangiopathic thrombo-pathies والابيضاضات واللمفومات. 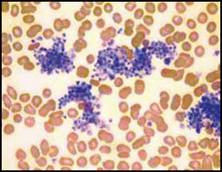 الشكل 5A : تكتلات من الصفيحات. 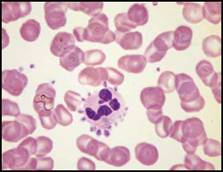 الشكل 5B : تستل الصفيحات حول عدلة. 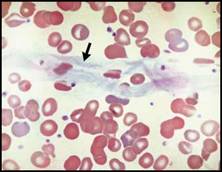 الشكل 5C : جدائل الفبرين. 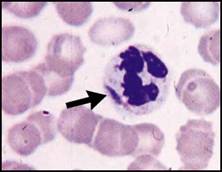 الشكل 5D : شذوذ May–Hegglin (يشير السهم إلى مشتملات ضمن العدلة). يجب التأكد من كثرة الصفيحات بفحص اللطاخة الدموية مجهرياً لأنه من الممكن حدوث ارتفاع كاذب في الصفيحات نتيجة وجود جزيئات أخرى (أجزاء كريات حمر, أجزاء خلايا ابيضاضية أو فطور) يجري تعدادها كصفيحات. كما أن فحص اللطاخة الدموية يُعد هاماً أيضاً لدى المصابين بكثرة الصفيحات للبحث عن علامات تدل على اضطراب النقي التكاثري كالصفيحات العملاقة أو زيادة تعداد الاسسات التي لا يعول لكشفها على الأجهزة الآلية. ويجب التأكد من التحسن المفاجىء وغير المتوقع في تعداد الصفيحات بفحص اللطاخة الدموية لأن مثل هذا التحسن قد يكون صنعياً (الشكل 5E ). 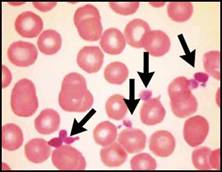 الشكل 5E : المبيضات الجرداء ) Candida glabrata الأسهم). الابيضاضات واللمفومات وفشل نقي العظم يجب دوماً إجراء اللطاخة الدموية عند وجود كثرة كريات بيض غير مفسرة أو كثرة لمفاويات أو كثرة وحيدات أو عندما يعطي الجهاز الآلي علامة على وجود الأرومات. وتعطي بعض الأجهزة الآلية ما يدل على وجود اللمفاويات اللانموذجية وعندها يتوجب إجراء اللطاخة الدموية لأنها قد تكون في بعض الأحيان عبارة عن أرومات. ويُعد التعداد المنخفض ايضاً استطباباً للطاخة أكثر من التعداد المرتفع لأنه قد يدل على فقر دم لا تنسجي أو ابيضاض حاد أو ابيضاض مُشعر الخلايا أو ارتشاح نقي العظم بخلايا خبيثة غير مولدة للدم. أما دور اللطاخة الدموية في تشخيص الابيضاض واللمفومة فهو وضع تشخيص مرجح أو وضع تصنيف للإصابة, ولمعرفة ما هي الفحوص الإضافية الواجب إجراؤها ولتقديم قرينة شكليائية بدون إجراء تنميط ظاهري مناعي أو غيره من الفحوص المعقدة. وهناك حالتان هما لمفومة بوركيت (الشكل 6A ) والابيضاض الحاد بسليفات النقوية (الشكل 6B ) تكون فيهما اللطاخة الدموية هامة كونها تسهل وضع التشخيص بسرعة وكذلك المعالجة النوعية. النتائج الصنعية المحتملة الحدوث يجب على أطباء المخبر إجراء اللطاخة الدموية إذا أعطى الجهاز الآلي نتيجة غير متوقعة. ويمكن أن تكون هذه النتائج صنعية factitious ناجمة عن التجميد أو التسخين الفجائي للدم أو بسبب فرط شحوم الدم أو 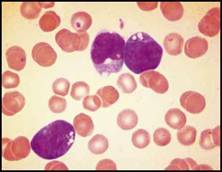 الشكل 6A : لمفومة بوركيت. 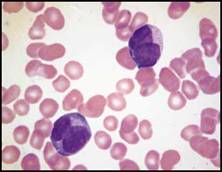 الشكل 6B : ابيضاض بسليفات النقوية مفرط التحبب. 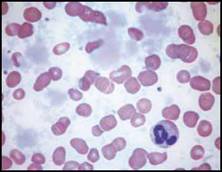 الشكل 6C : ترسبات الغلوبين البردي. بسبب وجود الراصات الباردة أو الغلوبين البردي (الشكل 6C ) أو الجراثيم أو الفطور. ويمكن أن تنجم النتائج الصنعية أيضاً عن خصائص غير معتادة للخلايا الدموية أو للمصورة مثل قلة العدلات الكاذبة الناجمة عن عوز البيروكسيداز النقوية والتي تحدث عندما تستخدم الأجهزة الآلية تفاعل البيروكسيداز للتعرف على العدلات والحمضات والوحيدات. ويمكن أن يحدث نقص تعـداد كاذب نتيجـة حدوث تلازن أو تستل للصفيحات. موهبة الاكتشاف بالصدفة Serendipity : يمكن أن تقدم اللطاخة الدموية أحيانا تشخيصاً بالصدفة يكون احياناً هاماً جداً للمريض (جدول رقم 2) ومثال على ذلك كشف فشل طحال غير متوقع (الشكل 6D ) يمكن أن يكون بسبب غياب خلقي للطحال أو الضمور الطحالي أو ترسب المادة النشوانية في الطحال أو ارتشاح الطحال بخلايا تنشؤية (مثل الابيضاض أو اللمفومة أو السرطانة) أو عدوى سابقة في الطحال أو في الداء الزلاقي أو حتي في حالة استئصال طحال لم يذكره المريض، وفي كل من هذه الحالات يكون المريض معرضاً لاختلاطات فشل الطحال. بالمقابل, فإن الإخفاق في كشف علامات فشل طحـال متوقـع في اللطاخـة المحيطية لدى 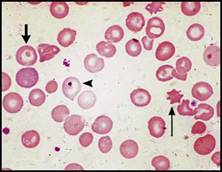 لشكل 6D : قصور الطحال في الداء الزلاقي (يشير السهم القصير إلى خلية هدفية والسهم الطويل إلى كرية شائكة ورأس السهم إلى جسيم هاول جولي). | |
الجدول 2: الحالات التي قد تشخص صدفة باللطاخة الدموية.
| |
| مرضى مستأصل الطحال لديهم في سياق معالجة فرفرية نقص الصفيحات الخثرية المناعية الذاتية، يمكن أن يخفي إمكانية وجود بقايا نسيج طحال وظيفي أو تطحال splenosis أو وجود طحالات إضافية مسؤولة عن نكس المرض. الاستنتاج رغم أننا في عصر البيولوجية الجزيئية, تبقى للطاخة الدموية أهميتها كوسيلة تشخيصية. ويجب على الأطباء الممارسين أن يطلبوا إجراء اللطاخة عند وجود استطباب سريري لها كما يجب على المخبريين إتقان طريقة إجراء اللطاخة الدموية ودراستها وذلك عندما يعطي جهاز التحليل الآلي علامة تشير إلى ضرورة إجراء اللطاخة لتأكيد التشخيص أو لتقديم تفسير إضافي للشذوذات المصادفة. ولتجنب الأخطاء يجب تفسير نتائج الاستقصاءات الدموية الحديثة بالاستعانة بموجودات اللطاخة الدموية المحيطية والمظاهر السريرية |
الاثنين، 8 فبراير 2010
فيلم الدم واهميته التشخيصية
الاشتراك في:
تعليقات الرسالة (Atom)

ليست هناك تعليقات:
إرسال تعليق